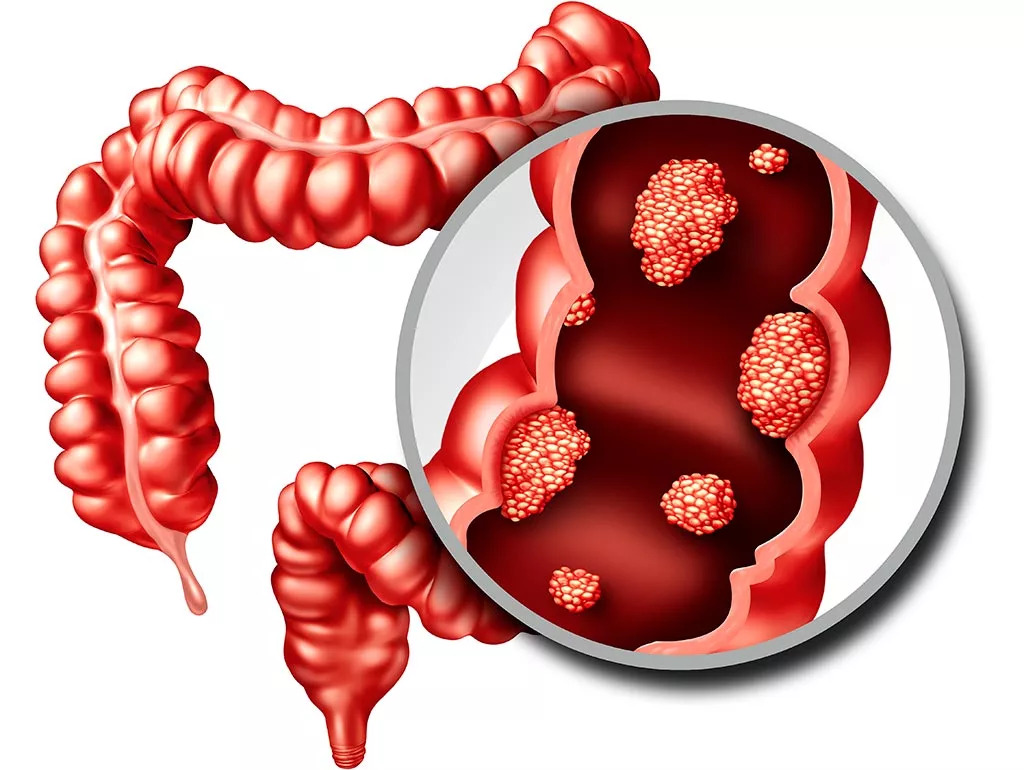
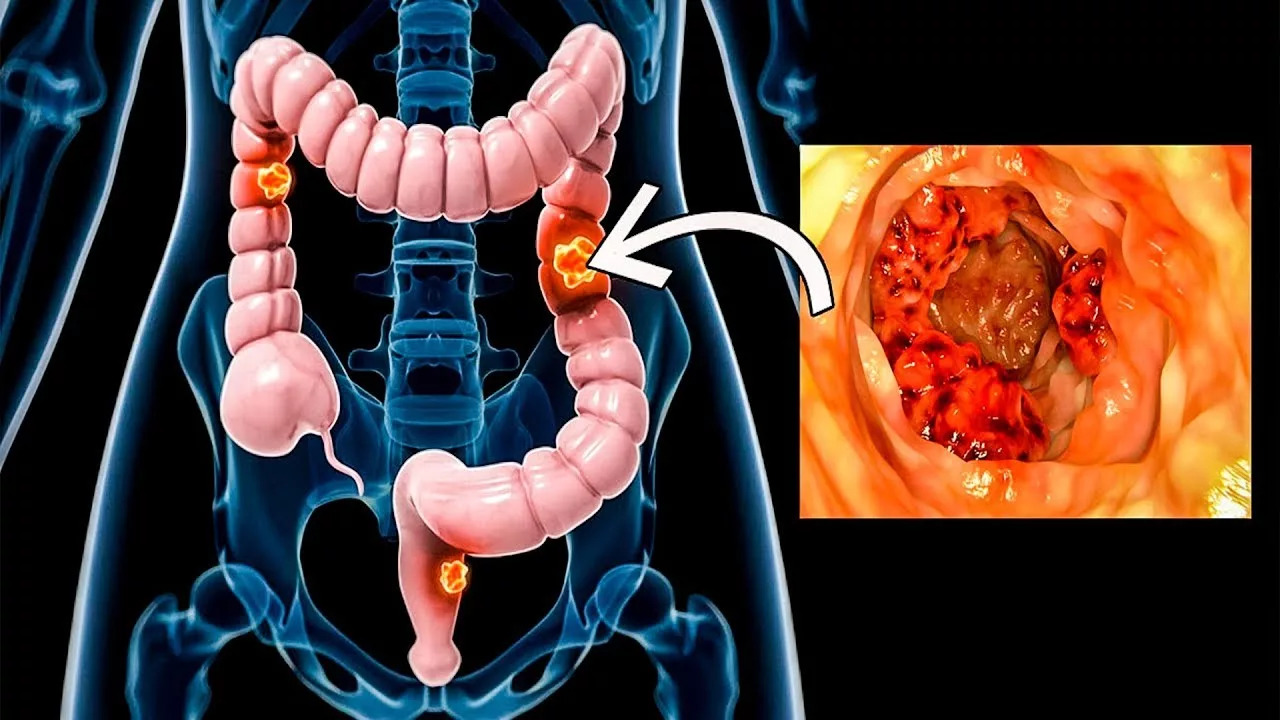
Колоректальный рак
Колоректальный рак – одно из самых тяжелых и агрессивных заболеваний толстой кишки, представляющее собой формирование злокачественной опухоли на ее стенке. Коварство патологии кроется в ее бессимптомном течении на ранней стадии. В дальнейшем новообразование характеризуется глубоким прорастанием, часто – за пределы органа. Опухоль метастазирует преимущественно гематогенным и лимфогенным путем.
Причины и последствия
Колоректальный рак, как и другие онкологические патологии, отличается полиэтиологической природой. Опухоли произрастают из эпителиальной ткани и сосредоточиваются в любом отделе толстого кишечника, включая анальный канал. На долю колоректального рака приходится порядка 10% случаев всех раковых опухолей.
К возможным причинам заболевания относят:
- Наследственную предрасположенность;
- Хронические воспалительные процессы в кишечнике (болезнь Крона, неспецифический язвенный колит и др.);
- Полипы и полипоз кишечника;
- Иррациональное питание с преобладанием в меню жирного, мучного, сладкого;
- Некорректную обработку мяса при приготовлении блюд;
- Гиподинамию (малоподвижный образ жизни);
- Ожирение;
- Пожилой возраст;
- Диабеты, слабо поддающиеся компенсации;
- Гиповитаминоз;
- Иммунодефициты;
- Ослабленный иммунитет;
- Систематический и длительный прием некоторых лекарств.
Наблюдение за собственным самочувствием, регулярные плановые осмотры проктолога и коррекция образа жизни способны спасти тысячи жизней и уберечь многих людей от рака кишечника.
Самое тяжелое последствие колоректального рака – метастазирование первичной опухоли. Обычно метастазы распространяются на соседние органы – мочевой пузырь, яичники у женщин, листки брюшины (канцероматоз), но могут затронуть кости, легкие, печень и другие структуры тела. Часто у пациентов с колоректальным раком развиваются кровотечения (в 60-65% случаев), чреватые стойкой железодефицитной анемией. Для заболевания характерно развитие острой кишечной непроходимости. Иногда опухоль провоцирует перфорацию стенки кишки с излитием содержимого в брюшную полость и последующим перитонитом. Осложнения колоректального рака могут сочетаться между собой.
Симптомы
Как и другие онкологические заболевания, колоректальный рак коварен отсутствующей или размытой симптоматикой на ранних стадиях – тогда, когда болезнь отлично поддается лечению. Заметить патологию сложно, однако это возможно, если обратиться к проктологу при малейших сбоях в работе кишечника.
Отсроченные симптомы колоректального рака отличаются симптоматикой различной выраженности и интенсивности, в зависимости от темпов роста, развития и прогрессирования опухоли.
К ним относятся такие признаки:
- Слабость, апатичность, вялость;
- Отрыжка зловонным запахом;
- Горьковатый или кисловатый привкус во рту;
- Диспепсия;
- Вздутие и распирание в животе;
- Метеоризм;
- Боли в эпигастральной области и нижних отделах брюшины;
- Сильная боль в левой части живота;
- Запор и диарея (часто – чередование);
- Изменение формы и консистенции фекальных масс;
- Включения крови и гноя в стуле;
- Боль при опорожнении кишечника;
- Обильные кровотечения из прямой кишки;
- Стремительное похудение без видимых причин.
Заметив два и более из указанных проявлений, следует экстренно обратиться за компетентной помощью!
Диагностика
Диагностика колоректального рака проходит в несколько этапов. Проктолог осматривает задний проход и проводит пальцевое ректальное исследование. Затем пациенту назначается колоноскопия – она позволяет определить наличие опухоли как в верхних, так и в нижних отделах толстой кишки. В ходе процедуры врач детально исследует общее морфологическое строение слизистой, локализацию опухоли, наличие эрозий и изъязвлений. Он берет биоптат для гистологической экспертизы, которая обеспечивает дополнительные сведения о патологически измененной ткани.
В отличие от колоноскопии, ирригоскопия менее эффективна в диагностике колоректального рака, и ее часто приходится повторять.
Помимо колоноскопии, проводят анализ кала на скрытую кровь, общий и биохимический анализ крови, обзорный рентген грудной клетки, УЗИ органов брюшной полости и малого таза, КТ с контрастом.
Лечение
Колоректальный рак подлежит комплексному лечению, вне зависимости от стадии. Ключевой тактикой является хирургическое вмешательство по удалению раковой опухоли. Химиотерапия может проводиться неоадъювантно и адъювантно (до и после операции). В современной практике применяются методы HIPEC и PIPAC, если присутствуют метастазы в брюшине. Вместе с сегментом кишки часто удаляют близлежащие лимфатические узлы. Хирургическое вмешательство завершается формированием колостомы.
В ряде случаев метастазы также иссекаются оперативным путем. Вместо или вместе с химиотерапией практикуют радиотерапию.
В тяжелых и запущенных ситуациях операции выполняют в 2-3 этапа.
Прогноз пятилетней выживаемости на ранних стадиях варьируется от 50% до 80%, что является рекордно высоким показателем. На третьей стадии он опускается до 30-50%. На четвертой шансы на выживание падают до 10%, а лечение заключается в основном в паллиативной помощи (обезболивание, профилактика кровотечений, витаминотерапия и т.д.).
Профилактика
Профилактика колоректального рака предполагает выполнение таких правил:
- Ведение здорового образа жизни;
- Рационализация питания;
- Систематические посещения проктолога и выполнение колоноскопии (для пациентов из группы риска);
- Адекватное лечение сопутствующих и провоцирующих заболеваний;
- Слежение за нормальным функционированием кишечника.
Рак – опасное заболевание, которое следует предупреждать. Если вы принадлежите к группе риска, советуем проходить профилактическую колоноскопию раз в 6-10 месяцев.
Помните главное правило: не занимайтесь самолечением, обратитесь к специалисту!
Эксперт

Палишена Елена Игоревна
Врач-терапевт
Специалист по функциональной диагностике,
сертификат №7523,
диплом о медицинском образовании №36726043.